消化器科
胃潰瘍
胃潰瘍は、何らかの原因で、胃酸やペプシンが胃の粘膜までを消化してしまい、欠損(潰瘍)が生じた状態をいいます。この発症の過程から、胃潰瘍は消化性潰瘍と呼ばれることもあります。粘膜が欠損すると潰瘍が粘膜の内側にある筋層まで達し、ひどい場合には、出血したり、胃壁に孔が開いてしまうこともあります。胃潰瘍は、暴飲暴食、ストレスなどの原因を取り除いただけではなかなか治癒しない事があります。胃潰瘍の90%はピロリ菌の感染が原因になっています。胃潰瘍を完全に治療するには、ピロリ菌の除去が必要です。ピロリ菌を除去する根本治療を行った患者さんは、再発率は大幅に低下し、その後、ほとんどが再発が起こらなくなります 。又最近の研究でピロリ菌と胃癌との関係も明らかになってきました。
ピロリ菌を除去するには、2種類の抗生物質を1週間、毎日(一日2回)服用します。この時大切なのは、きちんと服用を続けることです。中途半端な服用の仕方をすると、抗生物質に対する耐性菌が作られてしまいます。
胃潰瘍のピロリ菌除去治療には、健康保険が適用されています。ただし、ピロリ菌除菌後、対症療法が全く不要になるわけではありません。対症療法によって、胃潰瘍の再発防止を心がけなければいけません。
十二指腸潰瘍
成因論的には、胃潰瘍同じと考えられ、胃潰瘍と一括し消化性潰瘍と総称されています。酸、ペプシン(タンパク質を分解する酵素)により十二指腸壁に欠損を生じる病態ですが、胃潰瘍に比べ酸分泌が亢進(こうしん)していることが多いようです。また、胃内容物の十二指腸への排出も亢進しており、十二指腸内への酸の流入の増加と関係していると考えられています。 ピロリ菌とのかかわりは、胃潰瘍以上で十二指腸潰瘍患者のほぼ100%近くの陽性率を示しています。そのメカニズムとしては、ピロリ菌感染により十二指腸炎を引き起こし、粘膜が酸やペプシンによる障害を受けやすくなって潰瘍が発症すると考えられています。食後の腹痛は、胃潰瘍に比べて痛みだすのが遅く(食後2〜3時間)、他に夜間の痛み、背中の痛みが特徴的です。潰瘍が進行してくると、胃潰瘍と同じく吐血や下血があります。胃壁に比べて十二指腸の壁は薄いので 穿孔(せんこう:孔があく)しやすいようです。
胃がん
慢性胃炎・急性胃炎
胃ポリープ
食道がん
逆流性食道炎
大腸疾患
大腸がん
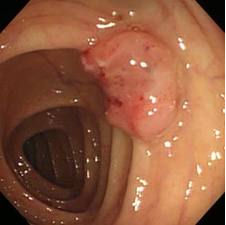 日本人において最も多い死因は癌ですが、その中でも増加傾向にあるのが大腸がんです。食事の欧米化の影響で、今後も増えていくことが予想されていますので注意が必要。
日本人において最も多い死因は癌ですが、その中でも増加傾向にあるのが大腸がんです。食事の欧米化の影響で、今後も増えていくことが予想されていますので注意が必要。一般に便潜血検査を行っています。この方法は簡単に行うことができるスクリーニング検査として有用な方法ですが、精度には限界があります要です。
血便をはじめとした兆候が見られる方は、内視鏡検査を受けるとよいでしょう。
大腸がんの症状はそのほとんどが無自覚なことが多く、特に初期の大腸がんでは自覚症状はないといって良いでしょう。
また、大腸がんの症状は腫瘍のできる位置や大きさによって起こる症状が違ってくるのも特徴といえます。
ある程度進行した大腸がんの症状をあげるならば、血便・便が細くなる・下痢と便秘が交互に起こる・慢性の腹痛・残便感等があげられます。
血便は胃の調子が悪くても現れますし、痔でも高頻度で血便は起こります。ですが、その場合どちらかというと鮮血であり真っ赤な血が便器に表れびっくりするときもあります。
しかし大腸がんの血便の特徴はどす黒く便にべっとりと付着してあまり広がりがないものです。また便の中に混じって肉眼ではとらえにくい場合もあります。(もちろん鮮血の場合もあるので注意が必要です)
肉眼でとらえても痔と勘違いする場合もあるので注意が必要です。大腸がんの場合は肛門の痛みがないのに血便があるのが特徴です。
また、大腸がんがある程度進行すると血便と並行して貧血がひどくなったり慢性の強い腹痛やお腹がいつもゴロゴロ鳴ったり、腹部の膨満感と特定の部分だけが痛みしこりを確認できる場合もあります。
大腸がんが本格的に進行してくると腸閉そくや嘔吐なども起こり、他の場所に転移が見つかり肝臓や肺なども転移臓器に先に腫瘍が確認されその後進行した大腸がんが発見されたりします。
いずれにしてもこういった症状は良性の一時的な疾病と症状が似ているので注意深く観察したり精密検査を受けなければ大腸がんとの区別はつきにくく判断は困難です。
結腸がんの症状
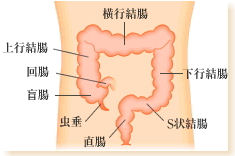 結腸は盲腸から肛門に向かって上行結腸・横行結腸・下行結腸・S状結腸までをさします。
結腸は盲腸から肛門に向かって上行結腸・横行結腸・下行結腸・S状結腸までをさします。この範囲にできるがんを結腸がんと呼び約6割がここにできるがんです。そのなかでも特にS状結腸には多く発生しています。
結腸がんの症状はがんができる場所によって変わってきますが、初期の段階では直腸がんにくらべてもさらに無症状です。
理由は大腸の奥側であり内径も太いので腫瘍の影響も受けにくく、内容物も固形化していないのでさらに腫瘍に触ることなく通過されるからです。
ただある程度進行すると内容物が腫瘍をこすり、下行結腸では下血や排便困難等の自覚症状が出始めます。上行結腸で進行すると下血に気がつかないうちに貧血になったり、急に体重が減ったり腫瘤が手でふれるほど大きくなるまで気がつかないことがあります。
直腸がんの症状
直腸がんの症状は大便に血液がべっとりと付着したり、便の中に粘液といっしょに混ざり合ったりしてでてきます。基本的には結腸がんと似た症状とともに血便の頻度が高まります。
また、便秘と下痢が交互に起こったりの他にしぶり腹のような症状が起こり何度もトイレにいかなくてはならず便意が続きます。
その他にも大便自体が細くなったり肛門付近にできた直腸がんの場合痔でもないのに肛門に痛みが生じたりひどい時は便をコントロールできなくなりもらしてしまっておむつを必要とする場合も起きます。
肛門付近の痛みだけではなく臀部や腰のいたみとして放散痛が生じる場合があります。
また急激な体重減少と衰弱がひどい場合は進行した直腸がんが疑われます。
大腸ポリープ
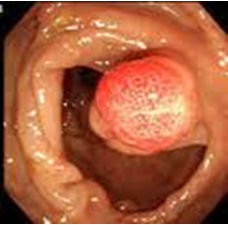 大腸の粘膜の表面にできる隆起性の病変の総称をポリープといいます。
大腸の粘膜の表面にできる隆起性の病変の総称をポリープといいます。ポリープには腫瘍性のものと非腫瘍性のものがあり、腫瘍性のものの中に良性と悪性があります。良性の腫瘍性ポリープのほとんどが腺腫で、悪性の腫瘍性ポリープは、ほとんどが早期がんです。
腺腫は大きくなるとがんに変化します。とくに10mm以上になるとがんの合併率が高くなるため、内視鏡的治療が必要になります。5mm以下なら、なかなか大きくならないのであわてて取る必要はありませんが、5mm以上の腺腫は良性であっても内視鏡的に切除した方が安心です。
また、大腸腺腫は多発することが多く、10個以上多発する場合もありますし、毎年新しく発見されて切除している方もいます。ただし、100個以上多発している方は家族性大腸腺腫症という遺伝的な病気の可能性が高く、内視鏡的治療よりも手術を選択されたほうが良いでしょう。
潰瘍性大腸炎
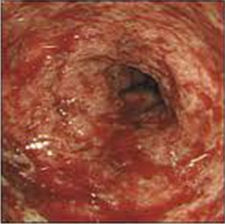 潰瘍性大腸炎は、原因がはっきりと分からず、再発しやすいため、難病に指定されています。しかし、薬で症状を抑え、食事に気をつければ、健康な人とさほど変わらない生活を送ることができます。
潰瘍性大腸炎は、原因がはっきりと分からず、再発しやすいため、難病に指定されています。しかし、薬で症状を抑え、食事に気をつければ、健康な人とさほど変わらない生活を送ることができます。 潰瘍性大腸炎は、大腸の粘膜に潰瘍やびらん(ただれ)ができる病気です。潰瘍性大腸炎は、厚生省から特定疾患(難病)に指定されている病気で、治りにくいうえ、いったんよくなっても、再発しやすいという特徴があります。発病後は、10年、20年、30年と長い期間にわたって、再発を繰り返すことがあります。
潰瘍性大腸炎の原因として、これまでは細菌やウイルスの感染、ある種の酵素の不足、牛乳などのアレルギー、心理的な原因、体質などが考えられてきました。しかし、最近では、免疫異常が関係していることがわかってきました。
免疫機構の異常が大腸に生じると、不要なものまで、腸の粘膜から吸収されるようになります。その結果、大腸の粘膜に炎症が起こり、潰瘍やびらんができると考えられています。ただ、なぜ、大腸に免疫異常が起こるのかは不明です。原因がはっきりしないため、決定的な治療や予防はまだできないのが現状です。
潰瘍性大腸炎は、近年、急速に増えてきた病気です。
潰瘍性大腸炎が増加している背景には、大腸癌と同じように、食生活の欧米化、特に脂肪の多い食事のとりすぎがあると推測されます。実際、欧米では、潰瘍性大腸炎は昔から多く見られる病気です。
また、潰瘍性大腸炎の多くは、20歳代、30歳代の若い人に発症します。若い人の発症が多いことも、この病気の特徴です。なお、男女差はありません。
症状
大腸は、肛門に近いほうから順に、直腸、S状結腸、下行結腸、横行結腸、上行結腸、盲腸に分類されます。
潰瘍性大腸炎の発症は、直腸とS状結腸から始まります。病気が軽い場合は、直腸やS状結腸の狭い部分に炎症の範囲がとどまっています。
病気がひどくなると、大腸の左半分(直腸、S状結腸、下行結腸、横行結腸の左半分)に炎症が広がります。さらに、病気がひどくなると、大腸全体に炎症が広がります。一般に、大腸全体に炎症が及んでいる場合が、最も重症と考えてよいと思います。
潰瘍性大腸炎の症状で、最も多く見られるのが血便です。血便というと、痔を想像する人が多いでしょうが、血便の性状が痔と異なります。
痔の出血は、鮮やかな赤い色をしています。血液がトイレットペーパーに付着したり、出血で便器を汚したりすることもあります。これに対して、潰瘍性大腸炎の出血は、赤黒い色をしてます。さらに、便をよく見ると、白っぽく濁った粘液が付着していることがわかります。
出血以外では、下痢、食欲不振、腹痛といった症状を伴うことがあります。下痢がひどい場合には、1日に20回以上もトイレにかけ込むことがあるほどです。さらに重症になると、体重減少、発熱といった症状が現れてくることもあります。
血便や下痢を起こす病気は、潰瘍性大腸炎のほかにも、急性腸炎や癌などいろいろあります。自分の判断で安易に下痢止めや止血剤を使うと、かえって症状をひどくする危険があります。必ず専門医に受診して、内視鏡検査などをしたうえで適切な治療を受けるようにしましょう。
合併症
潰瘍性大腸炎は、大腸の炎症のほかにも、いろいろな合併症を引き起こしやすい病気です。
代表的な合併症には、結膜炎や虹彩炎などの目の病気、口内炎や重い皮膚炎、肛門周囲膿瘍、関節炎などがあります。重症の潰瘍性大腸炎では、肝炎や肝硬変、膵炎といった内臓の病気を併発することもあります。
合併症は全身に及びますから、潰瘍性大腸炎の治療は、消化器科の医師だけが行うというわけにはいきません。消化器科の専門医に加えて、眼科、皮膚科、整形外科などの多くの専門医が協力して、治療に当たることになります。
潰瘍性大腸炎の合併症は、できるだけ早く見つけて、適切な治療を早期に行うことが重要です。早期発見・早期治療によって、長引かせずに治療することが可能になります。
治療法
潰瘍性大腸炎の治療法には、食事による治療、中心静脈栄養法、経腸栄養法、薬物療法、心理療法、外科的手術などがあります。
1.食事療法
食事療法の基本は、消化吸収がよく、栄養価の高い食事をとることす。
潰瘍性大腸炎は、いわば、大腸の粘膜がやけどをしているような状態です。皮膚にやけどした場合は、患部を消毒し、包帯を巻いて安静にしているはずです。やけどのときに、入浴して石鹸でごしごし洗えば、やけどは一向によくなりません。同様に、大腸の安静を保つためには、大腸の負担が軽くなるような、消化の良い食事が必要になってきます。
豆腐、白身の魚、脂肪の少ない赤みの肉などの良質の蛋白質をとるとよいでしょう。
炎症がひどいときには、脂質の多い食品や、繊維の多い食品は避ける必要があります。脂質の多い食事は、胃腸の負担を増大させますし、繊維質が多いと、便の量が増えて、大腸の粘膜の傷が刺激されやすくなるからです。また、出血を伴う場合は、わさび、からし、こしょうなどの刺激物や、アルコール類のように血管を拡張させるものも控えるようにします。
病気がよくなってくれば、食事制限を解除して、健康な人とあまり変わらない食事ができるようになります。ただし、再発する可能性があるので、体調がよいときも、脂っこいものやお酒はほどほどにしておくことを心がけましょう。なお、食事療法を行う際には、事前に主治医とよく相談してから、取り組むようにして下さい。
腸の炎症がひどくて、食事がとれない場合には、入院して点滴により栄養補給をします。点滴はIVH(中心静脈栄養法)といって、鎖骨の上方にある静脈から細い管を中心静脈に入れて行います。また、経腸栄養法といって、鼻や口から細い管を小腸の上部まで入れて、腸に刺激の少ない特別の栄養剤を注入する方法です。
2.薬物療法
炎症を抑えるサラゾスルファピリジンやステロイド薬などを、症状や炎症部位に応じて使用します。
軽症の場合は、サラゾスルファピリジンを単独で服用するか、サラゾスルファピリジンに、ステロイドの座薬を併用します。
中等症では、サラゾスルファピリジンと、ステロイド薬の浣腸を併せて行います。サラゾスルファピリジン服用に併せてステロイド薬の大量経口投与を行う場合もあります。
重症では、中等症と同じく、サラゾスルファピリジン服用とステロイド薬の大量経口投与を行うほか、ステロイド薬の静脈注射や、1日おきにステロイド薬を点滴するステロイドパルス療法なども行います。
潰瘍性大腸炎は、再発しやすいため、症状が治まった後も、予防の意味で、サラゾスルファピリジンの服用を続ける必要があります。
また、ステロイド薬は、副作用が問題になることがあります。ステロイド薬には、骨がもろくなる、感染症に罹りやすくなるなど、さまざまな副作用があります。使用中は、医師の注意を厳守することが大切です。
3.心理療法
過剰なストレスは、潰瘍性大腸炎を悪化させます。ストレスを解消することで、症状が改善するケースもたくさんあります。
また、睡眠時間を十分にとって、疲れを残さないことも大切です。
4.外科的手術
ほかの治療法では効果が無く、症状が悪化した場合には手術が必要になります。また、治療のために入退院を繰り返し、社会復帰ができない場合にも手術を行うことがあります。
手術では大腸全体を摘出します。こうすれば、再発を完全に防ぐことができます。
しかし、大腸を摘出すると、便の中の水分が吸収されなくなるために、便が下痢状になって、排便回数が増えるという問題があります。特に、以前は、大腸摘出後は、腹部に便を排泄する孔をあける人工肛門を取り付けていたため、クオリティ・オブ・ライフ(生活の質)が低下するという問題がありました。
最近では、直腸を温存するために、直腸の粘膜だけを切除して、筋肉組織を残す直腸粘膜抜去術が行われるようになってきています。また、排便回数を減らすために、小腸にループを作って環状にし、便を遠回りさせ、徐々に水分を吸収するような工夫もなされています。
潰瘍性大腸炎の治療で大切なのは、病気と上手につき合って、生活の質を高めていくこと、プレッシャーになって、病気が悪化する場合もあります。ふだんからリラックスし、食事に注意することで、病気をうまくコントロールしていくことができると思います。